引用本文: 楊宇航, 羅婧婷, 李洋, 魏文斌. 葡萄膜黑色素瘤患者鞏膜外敷貼放射治療反應模式及治療效果. 中華眼底病雜志, 2022, 38(3): 197-204. doi: 10.3760/cma.j.cn511434-20220131-00060 復制
葡萄膜黑色素瘤(UM)是成人最常見的原發性眼內惡性腫瘤,占所有眼部黑色素瘤的85%[1]。UM治療手段主要包括眼球摘除和眼球保留兩大類,其中鞏膜外敷貼放射治療(PRT)是目前臨床最常用的眼球保留治療方式。大量研究表明,經PRT的患者在轉移率、死亡率等預后指標方面能取得與接受眼球摘除治療患者相似的療效[2]。對于發病年齡明顯小于西方白人的中國患者,要求保留眼球及有用視力的意愿更強,選擇PRT的患者更多[3]。然而由于腫瘤PRT失敗及各種并發癥等原因[4],部分患者在原發治療后仍需行二期眼球摘除手術。為探索PRT失敗后行二期眼球摘除的危險因素,我們回顧分析了一組接受125I鞏膜外PRT患者的臨床資料。現將結果報道如下。
1 對象和方法
單中心回顧性研究。本研究經首都醫科大學附屬北京同仁醫院倫理委員會審批(批準號:TRECKY2018-056)。遵循《赫爾辛基宣言原則》;患者均獲知情并簽署書面知情同意書。
2011年3月至2017年9月于首都醫科大學附屬北京同仁醫院眼科檢查確診并接受125I鞏膜外PRT的UM患者465例465只眼納入本研究。其中,男性217例(46.7%,214/465),女性248例(53.3%,248/465)。年齡(46.7±12.1)歲(12~78歲),中位數47歲。右眼246例(52.9%,246/465),左眼219例(47.1%,219/465)。
納入標準:(1)接受125I鞏膜外PRT的UM患者;(2)未合并其他惡性腫瘤疾病。排除標準:(1)既往曾接受過其他眼部治療;(2)PRT前已發生腫瘤轉移;(3)未發生死亡,但隨訪時間<48個月;(4)年齡<18歲。
患者均行最佳矯正視力(BCVA)、眼前節超聲生物顯微鏡、眼壓、間接檢眼鏡、熒光素眼底血管造影(FFA)、彩色多普勒超聲成像(CDI)檢查,以及胸部X線片、肝臟B型超聲等全身檢查除外全身轉移。BCVA檢查采用最小分辨角對數視力表進行。記錄患者手術前腫瘤大小、形狀、位置以及是否侵犯視盤、累及睫狀體以及是否合并玻璃體積血、是否存在視網膜下液。按照COMS分類標準,將腫瘤高度<3 mm且最大基底直徑<16 mm定義為小腫瘤;高度>10 mm或最大基底直徑>16 mm定義為大腫瘤;介于二者之間為中等大小腫瘤[5]。
采用125I國產鞏膜敷貼器,設定腫瘤頂點處放射劑量為100 Gy。根據CDI檢查所測腫瘤瘤體數據,選擇直徑較腫瘤最大基底直徑大4 mm的敷貼器。根據腫瘤高度,計算出達到放射劑量所需要的時間[2,6]。采用間接檢眼鏡定位腫瘤基底前緣,于鞏膜外縫合固定敷貼器。至預定時間再次手術取出。所有患者的敷貼器植入手術由同一位手術醫師完成。
依據文獻[7]的標準將PRT后腫瘤反應模式分為消退型、增長型、穩定型、其他型。消退型:治療后3次隨訪中1次以上腫瘤厚度較治療前消退至少15%,且另外2次隨訪腫瘤厚度均小于治療前;增長型:治療后3次隨訪中1次以上腫瘤厚度較治療前增長15%,且另外2次隨訪腫瘤厚度均大于治療前;穩定型:治療后3次隨訪腫瘤厚度變化不超過治療前腫瘤厚度的15%。二期眼球摘除原因包括局部腫瘤治療失敗、青光眼、鞏膜壞死和患者要求等[8]。參照第八版美國癌癥聯合委員會(AJCC)公布的標準[9]對腫瘤進行分期。
治療后隨訪時間2~114個月,中位隨訪時間59個月。治療后2年內,每隔6個月隨訪1次;其后每年隨訪1次。采用與治療前相同的設備和方法行相關檢查,觀察腫瘤變化情況。465例患者中,有3次及以上CDI檢查完整隨訪記錄245例。
采用GraPhPad Prism 9和SPSS24軟件行統計學分析。定性變量以頻率和百分比表示。符合正態分布的定量變量以均數±標準差( )表示;非正態分布變量以中位數和四分位間距(IQR)表示。治療前患者年齡、眼壓、BCVA、腫瘤厚度及最大基底直徑比較行t檢驗;患者性別、腫瘤AJCC T分級、是否累及睫狀體、是否存在視網膜下液、視盤侵犯、玻璃體積血以及瘤體形狀、位置等因素比較行χ2檢驗。采用Kaplan-Meier生存分析預估鞏膜外PRT后二期眼球摘除的累積概率;采用單變量和多變量Cox比例風險回歸分析評價腫瘤特征與PRT后二期眼球摘除的關系。單因素分析中與預后相關的參數用于多因素Cox比例風險模型的生存分析。P<0.05為差異有統計學意義。
)表示;非正態分布變量以中位數和四分位間距(IQR)表示。治療前患者年齡、眼壓、BCVA、腫瘤厚度及最大基底直徑比較行t檢驗;患者性別、腫瘤AJCC T分級、是否累及睫狀體、是否存在視網膜下液、視盤侵犯、玻璃體積血以及瘤體形狀、位置等因素比較行χ2檢驗。采用Kaplan-Meier生存分析預估鞏膜外PRT后二期眼球摘除的累積概率;采用單變量和多變量Cox比例風險回歸分析評價腫瘤特征與PRT后二期眼球摘除的關系。單因素分析中與預后相關的參數用于多因素Cox比例風險模型的生存分析。P<0.05為差異有統計學意義。
2 結果
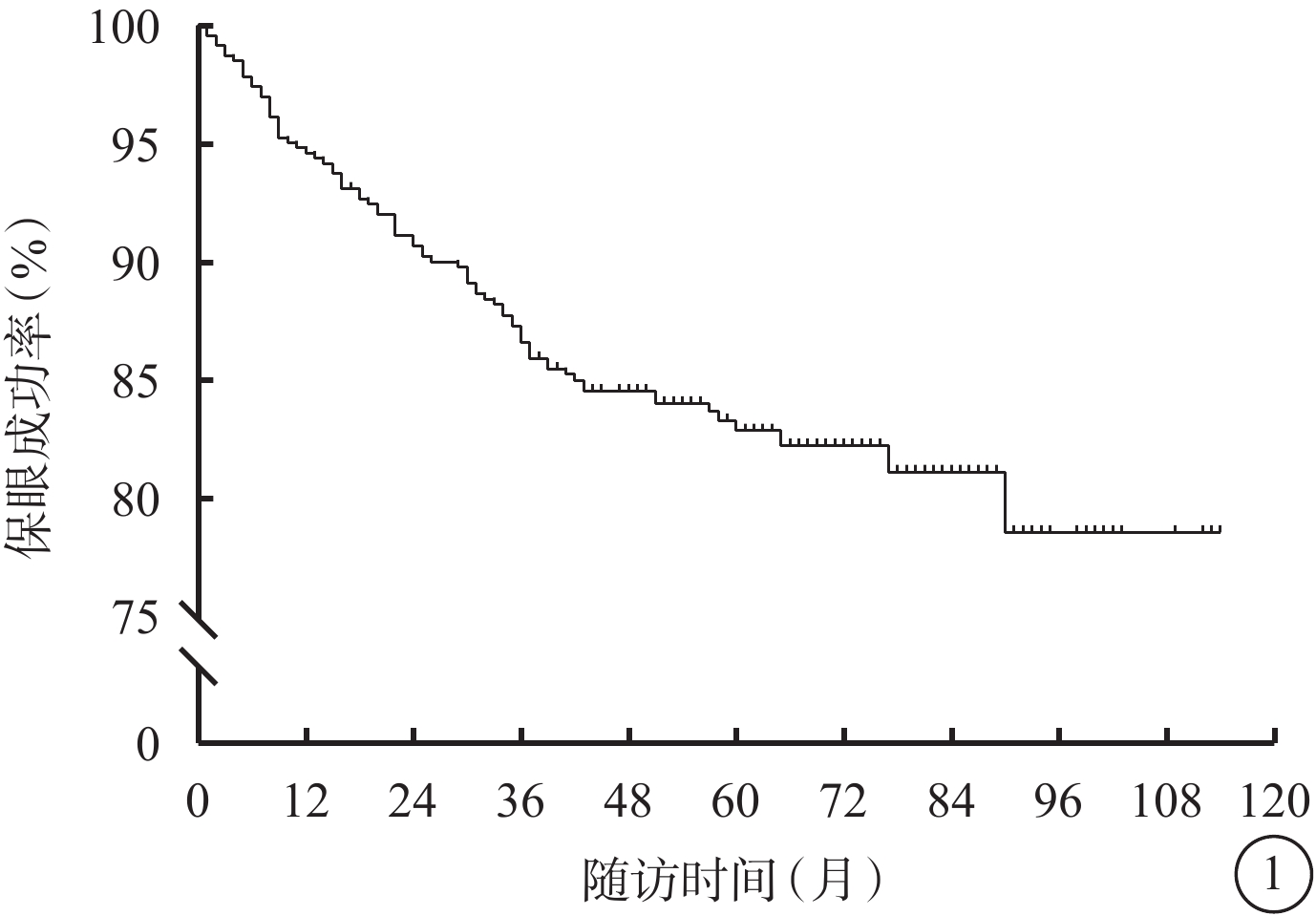
465例患者中,隨訪期間行二期眼球摘除(保眼失敗)78例(16.8%,78/465),其中1、3、5年眼球摘除率分別為5.4%、9.3%、17.1%;保眼成功387例(83.2%,387/465)(圖1)。患者中,AJCC分級T1、T2、T3、T4級分別為51、228、167、19例;腫瘤累及睫狀體、視盤、黃斑分別為50、17、5例;存在視網膜下液336例;玻璃體積血27例;腫瘤呈蕈傘狀、扁平狀、半球狀、不規則狀、彌散狀分別為149、7、277、30、2例。保眼失敗者78例中,男性、女性分別為32(14.8%,32/217)、46(18.5%,46/248)例;保眼成功者387例中,男性、女性分別為185(85.2%,185/217)、202(81.5%,202/248)例。保眼成功者與失敗者性別分布比較,差異無統計學意義(χ2=1.198,P=0.274)。保眼成功者與失敗者年齡、BCVA、眼壓、腫瘤厚度比較,差異無統計學意義(P>0.05);腫瘤最大基底直徑比較,差異有統計學意義(P<0.05)(表1);腫瘤形態不規則狀及彌散狀百分比、腫瘤累及黃斑百分比、AJCC T分級比較,差異均有統計學意義(P<0.05);腫瘤是否累及睫狀體、視盤以及是否存在視網膜下液、玻璃體積血比較,差異均無統計學意義(P>0.05)(表2)。
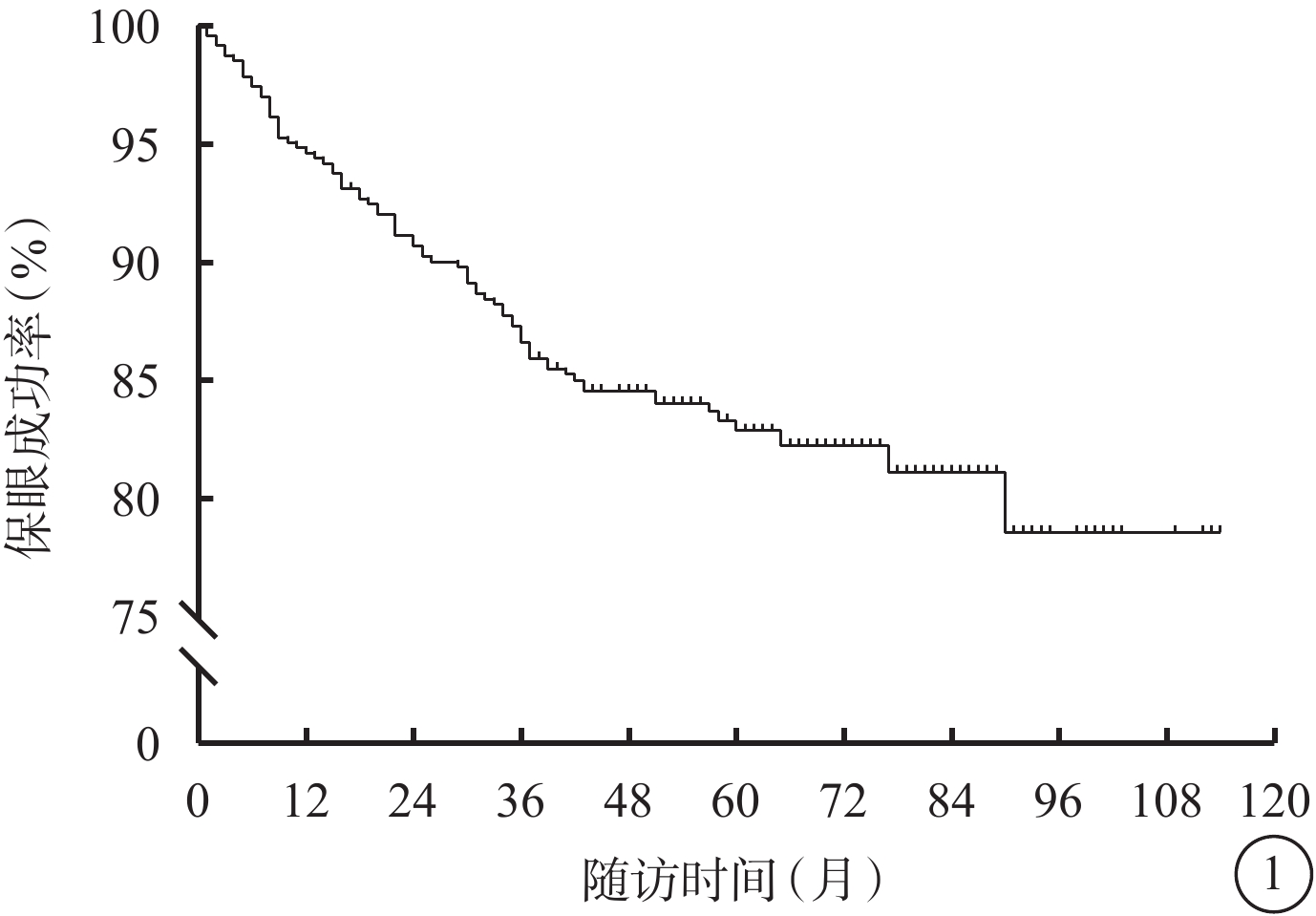 圖1
葡萄膜黑色素瘤患者鞏膜外敷貼放射治療后二期眼球摘除情況的Kaplan-Meier分析圖
圖1
葡萄膜黑色素瘤患者鞏膜外敷貼放射治療后二期眼球摘除情況的Kaplan-Meier分析圖
 )
)
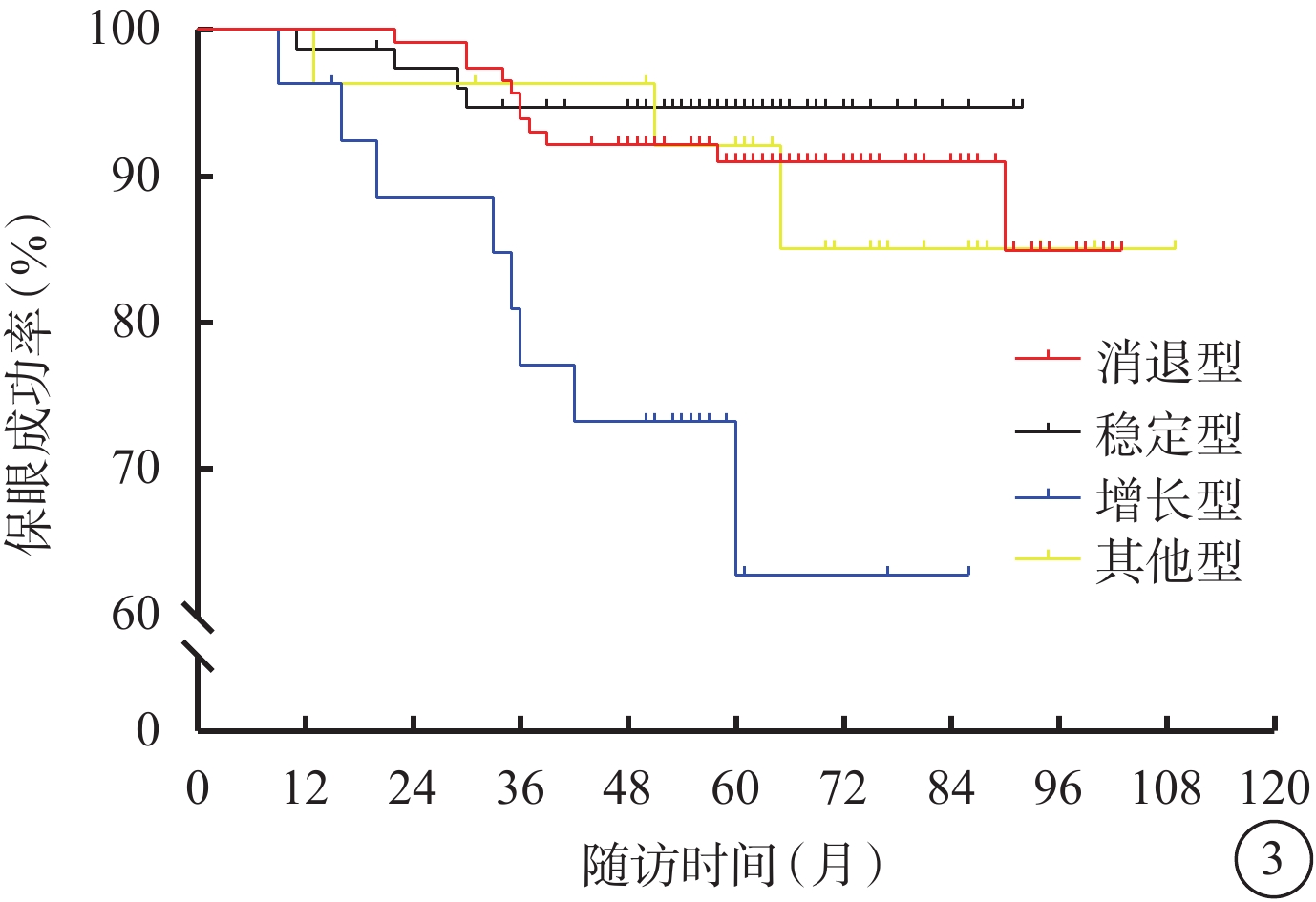
有3次及以上完整CDI記錄的245例(圖2),3次隨訪中位時間分別為4.0(3.0,9.0)、11.0(8.0,21.5)、21.0(14.3,33.0)個月。245例患者中,消退型、穩定型、增長型、其他型分別為115、76、27、27例。不同腫瘤反應模式者年齡、性別構成比、BCVA、眼壓、腫瘤最大基底直徑、AJCC T分級、是否累及睫狀體、是否存在視網膜下液、腫瘤形態、是否侵犯視盤、玻璃體積血比較,差異均無統計學意義(P>0.05)(表3,4);增長型、其他型患者腫瘤厚度明顯小于消退型、穩定型,差異有統計學意義(P<0.05)(表3)。增長型患者保眼失敗率明顯高于消退型、穩定型、其他型,差異有統計學意義(P<0.05)(圖3)。
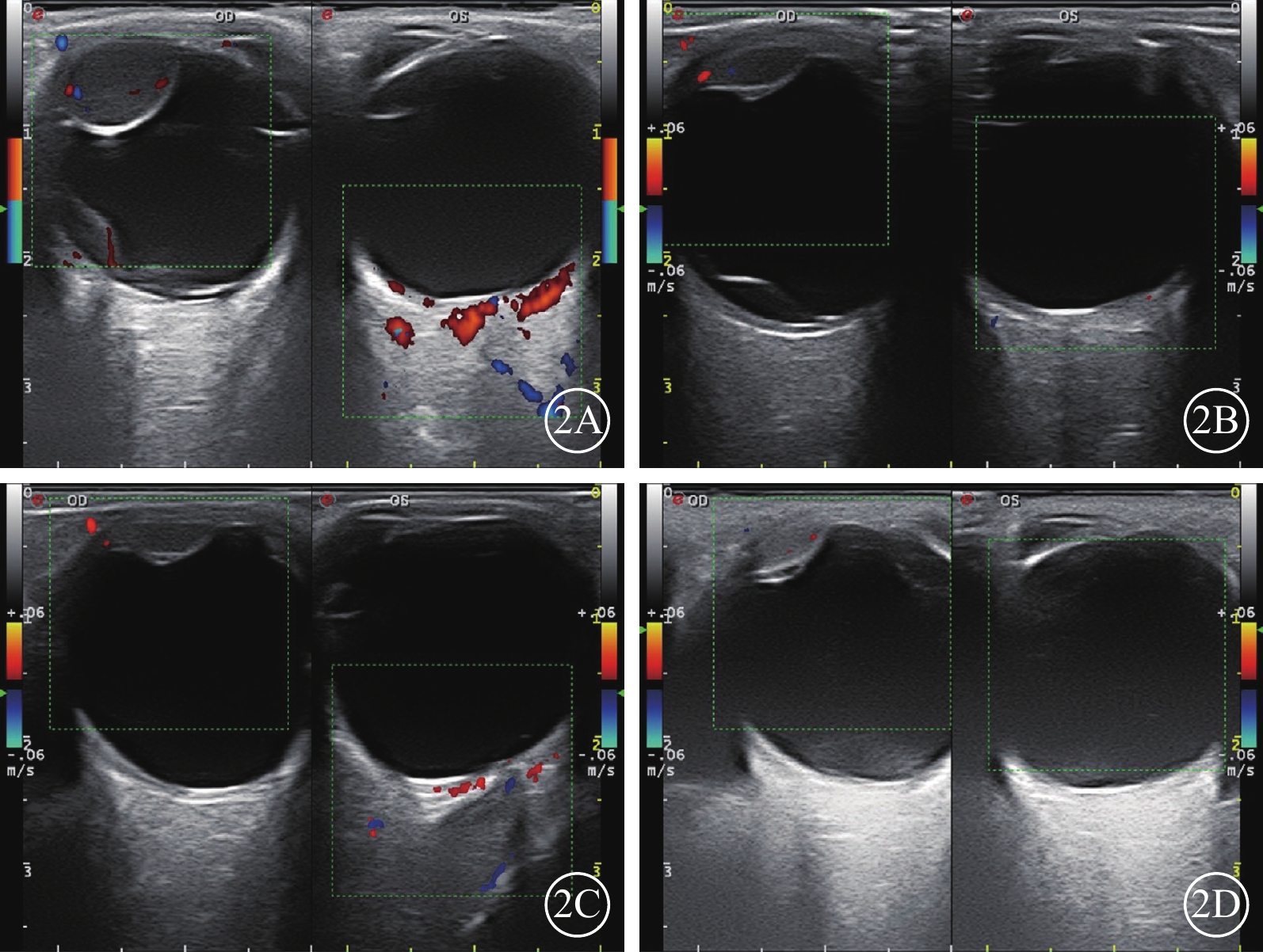 圖2
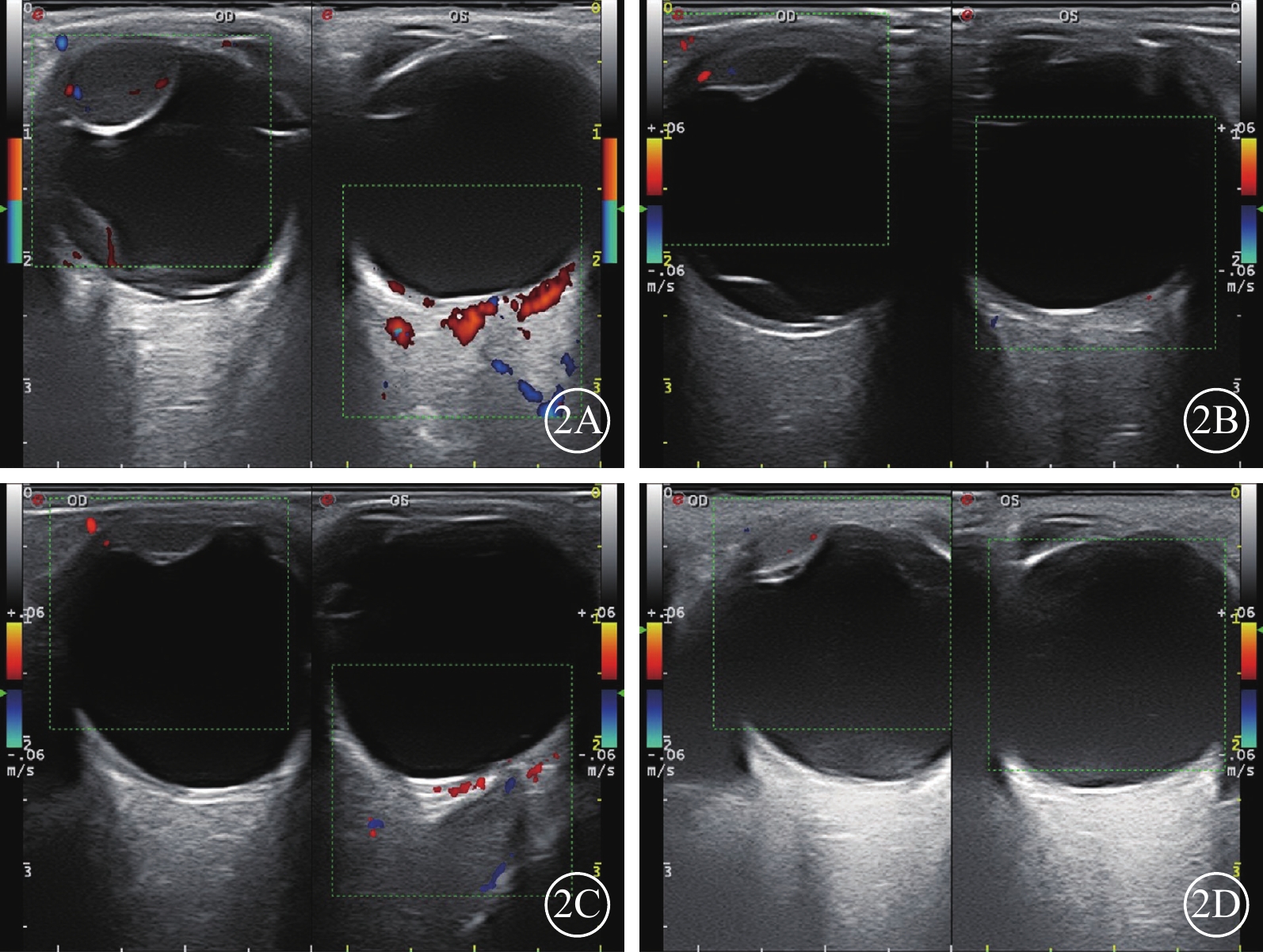
UM患者鞏膜外PRT前后CDI檢查像。腫瘤形狀為半球形,反應模式為消退型。2A示PRT前,腫瘤最大基底直徑11.6 mm,厚度7.0 mm。2B示PRT后3個月,腫瘤最大基底直徑9.4 mm,厚度3.3 mm;2C示PRT后6個月,腫瘤最大基底直徑9.2 mm,厚度3.2 mm;2D示PRT后12個月,腫瘤最大基底直徑9.8 mm,厚度2.9 mm。UM:葡萄膜黑色素瘤;PRT:敷貼放射治療;CDI:彩色多普勒超聲成像
圖2
UM患者鞏膜外PRT前后CDI檢查像。腫瘤形狀為半球形,反應模式為消退型。2A示PRT前,腫瘤最大基底直徑11.6 mm,厚度7.0 mm。2B示PRT后3個月,腫瘤最大基底直徑9.4 mm,厚度3.3 mm;2C示PRT后6個月,腫瘤最大基底直徑9.2 mm,厚度3.2 mm;2D示PRT后12個月,腫瘤最大基底直徑9.8 mm,厚度2.9 mm。UM:葡萄膜黑色素瘤;PRT:敷貼放射治療;CDI:彩色多普勒超聲成像
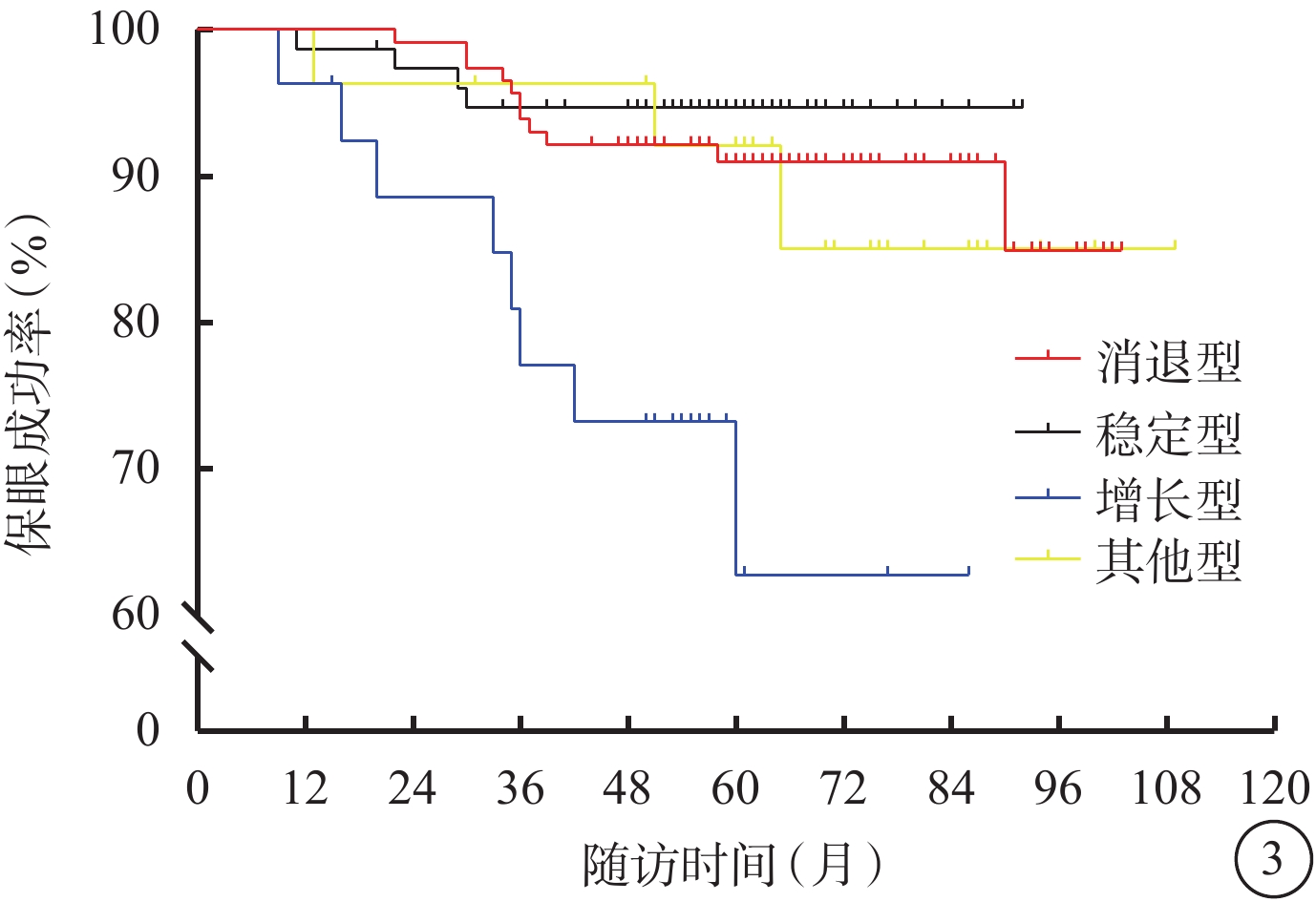 圖3
葡萄膜黑色素瘤患者鞏膜外敷貼放射治療后不同反應模式保眼成功的Kaplan-Meier分析圖
圖3
葡萄膜黑色素瘤患者鞏膜外敷貼放射治療后不同反應模式保眼成功的Kaplan-Meier分析圖
單因素Cox分析結果顯示,腫瘤最大基底直徑、腫瘤厚度、AJCC T分級、增長型反應模式(相對于消退型反應模式)與保眼失敗相關(P<0.05)(表5)。多因素Cox分析結果顯示,腫瘤最大基底直徑、增長型反應模式(相對于消退型反應模式)仍與保眼失敗相關(P<0.05)(表6)。
3 討論
近些年針對UM的近距離放射治療、質子束療法以及立體定向放射等治療方式飛速發展,使得UM患者的眼球摘除率極大降低,明顯改善了患者的生活質量[10-11]。PRT作為最常用的保眼治療方式,以往主要被用于中小腫瘤的控制中,而如今也可被用于治療腫瘤較大、累及視神經的患者[12-13]。然而部分患者行PRT后仍需行二期眼球摘除手術,其原因主要為復發以及出現青光眼、鞏膜壞死及放射性視網膜病變、放射性視神經病變相關并發癥[14-15]。另有部分患者由于患眼無光感而接受眼球摘除手術。考慮到UM的臨床特點、疾病進展及遠期預后存在明顯差異,探討鞏膜外PRT后二期眼球摘除的危險因素格外重要。
本研究分析了465例接受125I鞏膜外PRT的中國UM患者,中位隨訪時間為59個月,在隨訪期間,11.0%的患者無反應(增長型),16.8%的患者進行了二期眼球摘除手術。PRT后1、3、5年的二期眼球摘除率分別為5.4%、9.3%、17.1%,與西方國家部分研究的眼球摘除率有差異。Miguel等[16]一項單中心回顧性研究結果顯示,UM患者接受PRT后3、5、10、15年保眼成功率分別為93%、88%、 81%、73%。COMS研究報道PRT后5年保眼成功率為87.5%[17]。
由于使用歷史悠久以及價格更低廉,在美國大部分地區以及本研究中,患者大都采用了125I放射粒子,而在全球范圍內,106Ru、103Pd等多種放射粒子也被采用。一項包含103個研究的meta分析結果顯示,與其他粒子相比,125I通常用于厚度更大的腫瘤[18]。在療效方面, Shields等[19]發現,對于較大的腫瘤,125I和106Ru都具有較好的控制效果。但是Takiar等[20]研究表明,與相同劑量的125I相比,使用106Ru進行PRT治療的患者白內障、放射性視網膜病變和二期眼球摘除率較低。使用較高的放射劑量是一柄雙刃劍,在取得更高的腫瘤控制率的同時,也不可避免的帶來了更多的并發癥[18]。Echegaray等[21]發現,當腫瘤頂點的平均輻射劑量在 62~104 Gy 之間變化時,每增加1 Gy劑量,局部復發率就會降低 0.14%。本研究選擇了100 Gy的放射劑量,高于COMS研究推薦的 85 Gy 劑量,這可能是本研究二期眼球摘除率高于COMS研究的一個原因。近些年來,一些研究者也發現相對于85 Gy,較低的放射劑量同樣能夠取得較好的腫瘤控制效果[22-23]。
Cruess等[24]于1984年首次描述了UM患者PRT后的反應情況,發現腫瘤厚度的變化是治療后最敏感的反應指標。其后,Abramson等[7]以PRT后15%腫瘤厚度變化作為分界點,將治療反應分為增長型、穩定型、消退型和其他型,并發現不同腫瘤反應類型對應不同的預后情況,這一結論并得到許多研究結果的支持,但這些研究多針對于白種人。本研究團隊近期首次描述了黃種人中不同PRT后腫瘤反應模式患者的基本特征以及預后情況,發現增長型腫瘤厚度更小[25]。另外,增長型與其他型反應模式患者PRT后的預后明顯變差[26]。
對于PRT后不同反應模式,腫瘤厚度較小、發病年齡較大的患者腫瘤更易增長,這與我們既往研究結果類似[25]。而腫瘤最大基底直徑更大、AJCC T分級更高、腫瘤累及黃斑區以及增長型患者更易因治療失敗而行二期眼球摘除手術;多因素Cox分析發現,腫瘤最大基底直徑的增長以及增長型反應模式與更高的眼球摘除率相關。與我們的發現不同,COMS研究發現男性與更高的二期眼球摘除率存在弱相關性,他們認為這可能與男性經PRT后更容易接受眼球摘除手術有關[8]。另外大量研究已經證明腫瘤大小(基底直徑與高度)是影響患者預后的最重要因素,但我們僅觀察到腫瘤最大基底直徑對于二期眼球摘除的影響,而一些針對非西班牙裔白人的研究則表明腫瘤直徑與厚度都對PRT結局有較大影響[8,16,27]。瘤體位置和形狀與治療結局也存在一定關系[8,28],但由于相關定義缺乏公認的標準而需要進一步研究。其他一些對于腫瘤轉移與患者死亡存在預測意義的因素,如存在視網膜下液、腫瘤累及睫狀體等,則少見與患者PRT保眼失敗接受二期眼球摘除存在相關性的報道。
本研究由于受回顧性臨床資料分析的限制而存在一定缺陷:(1)部分患者隨訪記錄不完全,限制了更大樣本量患者的納入;(2)由于 病理為有創檢查,缺乏分子遺傳學分析,未能更深入地分析不同腫瘤反應模式及治療結局患者的腫瘤異質性;(3)未對PRT保眼失敗患者的原因進行分組分析。
總之,本研究通過分析465例接受PRT的中國UM患者,證明了PRT是一項安全有效的治療方式,但由于對于PRT反應不佳、腫瘤較大等因素,仍有部分患者保眼失敗不得不接受二期眼球摘除手術。幸運的是,近些年隨著 PRT新技術已經朝著個性化、定制化發展,相應的診斷技術、手術方式也不斷革新,這將給更多的UM患者帶來福音[29]。
葡萄膜黑色素瘤(UM)是成人最常見的原發性眼內惡性腫瘤,占所有眼部黑色素瘤的85%[1]。UM治療手段主要包括眼球摘除和眼球保留兩大類,其中鞏膜外敷貼放射治療(PRT)是目前臨床最常用的眼球保留治療方式。大量研究表明,經PRT的患者在轉移率、死亡率等預后指標方面能取得與接受眼球摘除治療患者相似的療效[2]。對于發病年齡明顯小于西方白人的中國患者,要求保留眼球及有用視力的意愿更強,選擇PRT的患者更多[3]。然而由于腫瘤PRT失敗及各種并發癥等原因[4],部分患者在原發治療后仍需行二期眼球摘除手術。為探索PRT失敗后行二期眼球摘除的危險因素,我們回顧分析了一組接受125I鞏膜外PRT患者的臨床資料。現將結果報道如下。
1 對象和方法
單中心回顧性研究。本研究經首都醫科大學附屬北京同仁醫院倫理委員會審批(批準號:TRECKY2018-056)。遵循《赫爾辛基宣言原則》;患者均獲知情并簽署書面知情同意書。
2011年3月至2017年9月于首都醫科大學附屬北京同仁醫院眼科檢查確診并接受125I鞏膜外PRT的UM患者465例465只眼納入本研究。其中,男性217例(46.7%,214/465),女性248例(53.3%,248/465)。年齡(46.7±12.1)歲(12~78歲),中位數47歲。右眼246例(52.9%,246/465),左眼219例(47.1%,219/465)。
納入標準:(1)接受125I鞏膜外PRT的UM患者;(2)未合并其他惡性腫瘤疾病。排除標準:(1)既往曾接受過其他眼部治療;(2)PRT前已發生腫瘤轉移;(3)未發生死亡,但隨訪時間<48個月;(4)年齡<18歲。
患者均行最佳矯正視力(BCVA)、眼前節超聲生物顯微鏡、眼壓、間接檢眼鏡、熒光素眼底血管造影(FFA)、彩色多普勒超聲成像(CDI)檢查,以及胸部X線片、肝臟B型超聲等全身檢查除外全身轉移。BCVA檢查采用最小分辨角對數視力表進行。記錄患者手術前腫瘤大小、形狀、位置以及是否侵犯視盤、累及睫狀體以及是否合并玻璃體積血、是否存在視網膜下液。按照COMS分類標準,將腫瘤高度<3 mm且最大基底直徑<16 mm定義為小腫瘤;高度>10 mm或最大基底直徑>16 mm定義為大腫瘤;介于二者之間為中等大小腫瘤[5]。
采用125I國產鞏膜敷貼器,設定腫瘤頂點處放射劑量為100 Gy。根據CDI檢查所測腫瘤瘤體數據,選擇直徑較腫瘤最大基底直徑大4 mm的敷貼器。根據腫瘤高度,計算出達到放射劑量所需要的時間[2,6]。采用間接檢眼鏡定位腫瘤基底前緣,于鞏膜外縫合固定敷貼器。至預定時間再次手術取出。所有患者的敷貼器植入手術由同一位手術醫師完成。
依據文獻[7]的標準將PRT后腫瘤反應模式分為消退型、增長型、穩定型、其他型。消退型:治療后3次隨訪中1次以上腫瘤厚度較治療前消退至少15%,且另外2次隨訪腫瘤厚度均小于治療前;增長型:治療后3次隨訪中1次以上腫瘤厚度較治療前增長15%,且另外2次隨訪腫瘤厚度均大于治療前;穩定型:治療后3次隨訪腫瘤厚度變化不超過治療前腫瘤厚度的15%。二期眼球摘除原因包括局部腫瘤治療失敗、青光眼、鞏膜壞死和患者要求等[8]。參照第八版美國癌癥聯合委員會(AJCC)公布的標準[9]對腫瘤進行分期。
治療后隨訪時間2~114個月,中位隨訪時間59個月。治療后2年內,每隔6個月隨訪1次;其后每年隨訪1次。采用與治療前相同的設備和方法行相關檢查,觀察腫瘤變化情況。465例患者中,有3次及以上CDI檢查完整隨訪記錄245例。
采用GraPhPad Prism 9和SPSS24軟件行統計學分析。定性變量以頻率和百分比表示。符合正態分布的定量變量以均數±標準差( )表示;非正態分布變量以中位數和四分位間距(IQR)表示。治療前患者年齡、眼壓、BCVA、腫瘤厚度及最大基底直徑比較行t檢驗;患者性別、腫瘤AJCC T分級、是否累及睫狀體、是否存在視網膜下液、視盤侵犯、玻璃體積血以及瘤體形狀、位置等因素比較行χ2檢驗。采用Kaplan-Meier生存分析預估鞏膜外PRT后二期眼球摘除的累積概率;采用單變量和多變量Cox比例風險回歸分析評價腫瘤特征與PRT后二期眼球摘除的關系。單因素分析中與預后相關的參數用于多因素Cox比例風險模型的生存分析。P<0.05為差異有統計學意義。
)表示;非正態分布變量以中位數和四分位間距(IQR)表示。治療前患者年齡、眼壓、BCVA、腫瘤厚度及最大基底直徑比較行t檢驗;患者性別、腫瘤AJCC T分級、是否累及睫狀體、是否存在視網膜下液、視盤侵犯、玻璃體積血以及瘤體形狀、位置等因素比較行χ2檢驗。采用Kaplan-Meier生存分析預估鞏膜外PRT后二期眼球摘除的累積概率;采用單變量和多變量Cox比例風險回歸分析評價腫瘤特征與PRT后二期眼球摘除的關系。單因素分析中與預后相關的參數用于多因素Cox比例風險模型的生存分析。P<0.05為差異有統計學意義。
2 結果
465例患者中,隨訪期間行二期眼球摘除(保眼失敗)78例(16.8%,78/465),其中1、3、5年眼球摘除率分別為5.4%、9.3%、17.1%;保眼成功387例(83.2%,387/465)(圖1)。患者中,AJCC分級T1、T2、T3、T4級分別為51、228、167、19例;腫瘤累及睫狀體、視盤、黃斑分別為50、17、5例;存在視網膜下液336例;玻璃體積血27例;腫瘤呈蕈傘狀、扁平狀、半球狀、不規則狀、彌散狀分別為149、7、277、30、2例。保眼失敗者78例中,男性、女性分別為32(14.8%,32/217)、46(18.5%,46/248)例;保眼成功者387例中,男性、女性分別為185(85.2%,185/217)、202(81.5%,202/248)例。保眼成功者與失敗者性別分布比較,差異無統計學意義(χ2=1.198,P=0.274)。保眼成功者與失敗者年齡、BCVA、眼壓、腫瘤厚度比較,差異無統計學意義(P>0.05);腫瘤最大基底直徑比較,差異有統計學意義(P<0.05)(表1);腫瘤形態不規則狀及彌散狀百分比、腫瘤累及黃斑百分比、AJCC T分級比較,差異均有統計學意義(P<0.05);腫瘤是否累及睫狀體、視盤以及是否存在視網膜下液、玻璃體積血比較,差異均無統計學意義(P>0.05)(表2)。
 圖1
葡萄膜黑色素瘤患者鞏膜外敷貼放射治療后二期眼球摘除情況的Kaplan-Meier分析圖
圖1
葡萄膜黑色素瘤患者鞏膜外敷貼放射治療后二期眼球摘除情況的Kaplan-Meier分析圖
 )
)
有3次及以上完整CDI記錄的245例(圖2),3次隨訪中位時間分別為4.0(3.0,9.0)、11.0(8.0,21.5)、21.0(14.3,33.0)個月。245例患者中,消退型、穩定型、增長型、其他型分別為115、76、27、27例。不同腫瘤反應模式者年齡、性別構成比、BCVA、眼壓、腫瘤最大基底直徑、AJCC T分級、是否累及睫狀體、是否存在視網膜下液、腫瘤形態、是否侵犯視盤、玻璃體積血比較,差異均無統計學意義(P>0.05)(表3,4);增長型、其他型患者腫瘤厚度明顯小于消退型、穩定型,差異有統計學意義(P<0.05)(表3)。增長型患者保眼失敗率明顯高于消退型、穩定型、其他型,差異有統計學意義(P<0.05)(圖3)。
 圖2
UM患者鞏膜外PRT前后CDI檢查像。腫瘤形狀為半球形,反應模式為消退型。2A示PRT前,腫瘤最大基底直徑11.6 mm,厚度7.0 mm。2B示PRT后3個月,腫瘤最大基底直徑9.4 mm,厚度3.3 mm;2C示PRT后6個月,腫瘤最大基底直徑9.2 mm,厚度3.2 mm;2D示PRT后12個月,腫瘤最大基底直徑9.8 mm,厚度2.9 mm。UM:葡萄膜黑色素瘤;PRT:敷貼放射治療;CDI:彩色多普勒超聲成像
圖2
UM患者鞏膜外PRT前后CDI檢查像。腫瘤形狀為半球形,反應模式為消退型。2A示PRT前,腫瘤最大基底直徑11.6 mm,厚度7.0 mm。2B示PRT后3個月,腫瘤最大基底直徑9.4 mm,厚度3.3 mm;2C示PRT后6個月,腫瘤最大基底直徑9.2 mm,厚度3.2 mm;2D示PRT后12個月,腫瘤最大基底直徑9.8 mm,厚度2.9 mm。UM:葡萄膜黑色素瘤;PRT:敷貼放射治療;CDI:彩色多普勒超聲成像
 圖3
葡萄膜黑色素瘤患者鞏膜外敷貼放射治療后不同反應模式保眼成功的Kaplan-Meier分析圖
圖3
葡萄膜黑色素瘤患者鞏膜外敷貼放射治療后不同反應模式保眼成功的Kaplan-Meier分析圖
單因素Cox分析結果顯示,腫瘤最大基底直徑、腫瘤厚度、AJCC T分級、增長型反應模式(相對于消退型反應模式)與保眼失敗相關(P<0.05)(表5)。多因素Cox分析結果顯示,腫瘤最大基底直徑、增長型反應模式(相對于消退型反應模式)仍與保眼失敗相關(P<0.05)(表6)。
3 討論
近些年針對UM的近距離放射治療、質子束療法以及立體定向放射等治療方式飛速發展,使得UM患者的眼球摘除率極大降低,明顯改善了患者的生活質量[10-11]。PRT作為最常用的保眼治療方式,以往主要被用于中小腫瘤的控制中,而如今也可被用于治療腫瘤較大、累及視神經的患者[12-13]。然而部分患者行PRT后仍需行二期眼球摘除手術,其原因主要為復發以及出現青光眼、鞏膜壞死及放射性視網膜病變、放射性視神經病變相關并發癥[14-15]。另有部分患者由于患眼無光感而接受眼球摘除手術。考慮到UM的臨床特點、疾病進展及遠期預后存在明顯差異,探討鞏膜外PRT后二期眼球摘除的危險因素格外重要。
本研究分析了465例接受125I鞏膜外PRT的中國UM患者,中位隨訪時間為59個月,在隨訪期間,11.0%的患者無反應(增長型),16.8%的患者進行了二期眼球摘除手術。PRT后1、3、5年的二期眼球摘除率分別為5.4%、9.3%、17.1%,與西方國家部分研究的眼球摘除率有差異。Miguel等[16]一項單中心回顧性研究結果顯示,UM患者接受PRT后3、5、10、15年保眼成功率分別為93%、88%、 81%、73%。COMS研究報道PRT后5年保眼成功率為87.5%[17]。
由于使用歷史悠久以及價格更低廉,在美國大部分地區以及本研究中,患者大都采用了125I放射粒子,而在全球范圍內,106Ru、103Pd等多種放射粒子也被采用。一項包含103個研究的meta分析結果顯示,與其他粒子相比,125I通常用于厚度更大的腫瘤[18]。在療效方面, Shields等[19]發現,對于較大的腫瘤,125I和106Ru都具有較好的控制效果。但是Takiar等[20]研究表明,與相同劑量的125I相比,使用106Ru進行PRT治療的患者白內障、放射性視網膜病變和二期眼球摘除率較低。使用較高的放射劑量是一柄雙刃劍,在取得更高的腫瘤控制率的同時,也不可避免的帶來了更多的并發癥[18]。Echegaray等[21]發現,當腫瘤頂點的平均輻射劑量在 62~104 Gy 之間變化時,每增加1 Gy劑量,局部復發率就會降低 0.14%。本研究選擇了100 Gy的放射劑量,高于COMS研究推薦的 85 Gy 劑量,這可能是本研究二期眼球摘除率高于COMS研究的一個原因。近些年來,一些研究者也發現相對于85 Gy,較低的放射劑量同樣能夠取得較好的腫瘤控制效果[22-23]。
Cruess等[24]于1984年首次描述了UM患者PRT后的反應情況,發現腫瘤厚度的變化是治療后最敏感的反應指標。其后,Abramson等[7]以PRT后15%腫瘤厚度變化作為分界點,將治療反應分為增長型、穩定型、消退型和其他型,并發現不同腫瘤反應類型對應不同的預后情況,這一結論并得到許多研究結果的支持,但這些研究多針對于白種人。本研究團隊近期首次描述了黃種人中不同PRT后腫瘤反應模式患者的基本特征以及預后情況,發現增長型腫瘤厚度更小[25]。另外,增長型與其他型反應模式患者PRT后的預后明顯變差[26]。
對于PRT后不同反應模式,腫瘤厚度較小、發病年齡較大的患者腫瘤更易增長,這與我們既往研究結果類似[25]。而腫瘤最大基底直徑更大、AJCC T分級更高、腫瘤累及黃斑區以及增長型患者更易因治療失敗而行二期眼球摘除手術;多因素Cox分析發現,腫瘤最大基底直徑的增長以及增長型反應模式與更高的眼球摘除率相關。與我們的發現不同,COMS研究發現男性與更高的二期眼球摘除率存在弱相關性,他們認為這可能與男性經PRT后更容易接受眼球摘除手術有關[8]。另外大量研究已經證明腫瘤大小(基底直徑與高度)是影響患者預后的最重要因素,但我們僅觀察到腫瘤最大基底直徑對于二期眼球摘除的影響,而一些針對非西班牙裔白人的研究則表明腫瘤直徑與厚度都對PRT結局有較大影響[8,16,27]。瘤體位置和形狀與治療結局也存在一定關系[8,28],但由于相關定義缺乏公認的標準而需要進一步研究。其他一些對于腫瘤轉移與患者死亡存在預測意義的因素,如存在視網膜下液、腫瘤累及睫狀體等,則少見與患者PRT保眼失敗接受二期眼球摘除存在相關性的報道。
本研究由于受回顧性臨床資料分析的限制而存在一定缺陷:(1)部分患者隨訪記錄不完全,限制了更大樣本量患者的納入;(2)由于 病理為有創檢查,缺乏分子遺傳學分析,未能更深入地分析不同腫瘤反應模式及治療結局患者的腫瘤異質性;(3)未對PRT保眼失敗患者的原因進行分組分析。
總之,本研究通過分析465例接受PRT的中國UM患者,證明了PRT是一項安全有效的治療方式,但由于對于PRT反應不佳、腫瘤較大等因素,仍有部分患者保眼失敗不得不接受二期眼球摘除手術。幸運的是,近些年隨著 PRT新技術已經朝著個性化、定制化發展,相應的診斷技術、手術方式也不斷革新,這將給更多的UM患者帶來福音[29]。