引用本文: 高云霞, 曾志冰, 杜彩鳳, 張軍軍, 陸方. 雙眼卵黃樣黃斑營養不良一例的臨床觀察. 中華眼底病雜志, 2014, 30(5): 518-519. doi: 10.3760/cma.j.issn.1005-1015.2014.05.023 復制
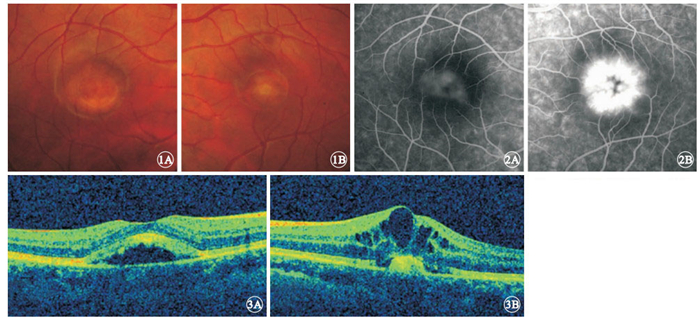
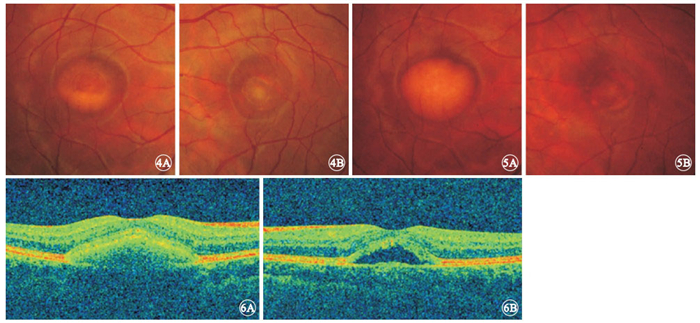
患者男,23歲。因左眼視力下降伴視物變形3個月余于2011年12月27日首次來我院就診。就診前3個月時無明顯誘因出現左眼視力進行性下降伴視物變形,否認眼脹、眼痛、眼紅等不適。既往史、家族史無特殊。眼科檢查:右眼視力0.3,矯正視力1.2;左眼視力0.02,矯正視力0.04。右眼眼壓16.2 mmHg(1 mmHg=0.133 kPa),左眼眼壓15.9 mmHg。雙眼眼前節檢查正常。眼底檢查可見雙眼黃斑區卵圓形淡黃色輕微隆起病灶,邊界清晰,右眼病灶直徑約1.50個視盤直徑(DD),左眼病灶直徑約0.75 DD;黃斑區中心凹反光消失;右眼病灶下可見黃白色假性“積膿”,約占病灶1/5,左眼黃斑區水腫(圖 1)。熒光素眼底血管造影(FFA)檢查,右眼黃斑區卵圓形淡黃色病灶中央在造影全程均表現為遮蔽熒光,晚期病灶周邊透見熒光,形成一類環形弱熒光表現;左眼晚期黃斑區呈花瓣樣囊樣強熒光改變(圖 2)。光相干斷層掃描(OCT)檢查,雙眼視網膜色素上皮(RPE)層及Bruch膜間可見中、強反射物堆積;左眼黃斑區神經上皮層間顯示大小不等囊腔(圖 3)。視網膜電圖檢查結果正常;眼電圖檢查Arden比值降低,右眼0.933 5,左眼0.753 8。 診斷:雙眼卵黃樣黃斑營養不良 (VMD);左眼黃斑囊樣水腫(CME)。給予碳酸桿酶抑制劑醋甲唑胺、前列腺素抑制劑吲哚美辛口服,連續2周。2012年1月11日復查,右眼矯正視力1.2,左眼矯正視力0.9。眼底彩色照相見雙眼黃斑區病灶無明顯變化。OCT檢查,右眼改變同初診,左眼神經上皮層內囊腔大部分消退,囑觀察。3月27日患者因左眼視力輕度下降來院復查。右眼矯正視力1.2,左眼矯正視力0.7。眼底彩色照相可見右眼黃斑區“積膿”高度較前輕度增加,左眼病灶無明顯變化(圖 4)。OCT檢查,右眼RPE層及Bruch膜間中、強反射物有所增加,左眼黃斑區神經上皮層內囊腔較上次增多,再次給予首次就診時相同的方法治療。2個月后復查,左眼黃斑水腫消退,矯正視力1.0。此后患者每2個月來院復查1次,雙眼矯正視力維持在1.0以上。眼底檢查見右眼黃斑區“積膿”逐漸進展,左眼黃斑區病灶無明顯改變。直至2013年6月17日復查,眼底檢查見右眼黃斑區“積膿”明顯增多。8月19日再次復查,右眼矯正視力1.2,左眼矯正視力1.0。眼底檢查見右眼黃斑區全為“積膿”,左眼黃斑卵圓形病灶范圍較首次就診時輕度擴大(圖 5)。OCT檢查,右眼RPE層與Bruch膜間堆滿中、強反射物,左眼層間腔隙稍增寬,見少許中強反射物積存(圖 6)。
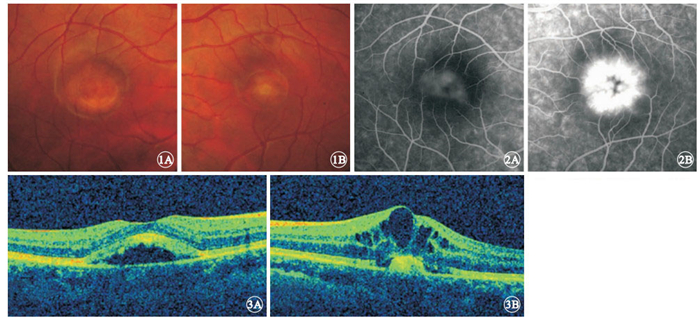 圖1
雙眼彩色眼底像。1A.右眼,1B.左眼。黃斑區卵圓形淡黃色輕微隆起病灶,邊界清晰 ? ?圖 2 雙眼FFA像。2A.右眼,黃斑區卵圓形淡黃色病灶中央呈遮蔽熒光,病灶周邊可見透見熒光,形成一類環形弱熒光;2B.左眼,囊狀花瓣樣強熒光 ? ?圖 3 雙眼OCT像。3A.右眼,3B.左眼。雙眼黃斑區RPE隆起,其下中強反射物質堆積。左眼黃斑區神經上皮層顯示大小不等囊腔
圖1
雙眼彩色眼底像。1A.右眼,1B.左眼。黃斑區卵圓形淡黃色輕微隆起病灶,邊界清晰 ? ?圖 2 雙眼FFA像。2A.右眼,黃斑區卵圓形淡黃色病灶中央呈遮蔽熒光,病灶周邊可見透見熒光,形成一類環形弱熒光;2B.左眼,囊狀花瓣樣強熒光 ? ?圖 3 雙眼OCT像。3A.右眼,3B.左眼。雙眼黃斑區RPE隆起,其下中強反射物質堆積。左眼黃斑區神經上皮層顯示大小不等囊腔
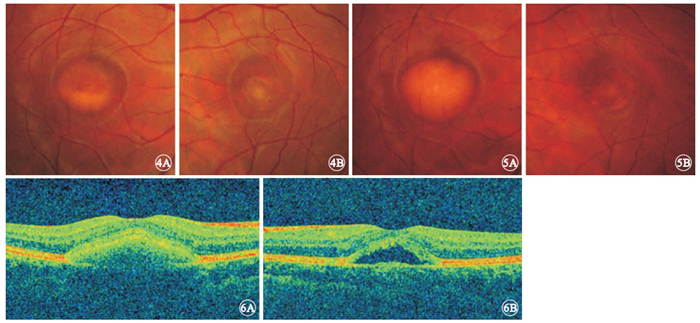 圖4
雙眼彩色眼底像。4A.右 眼,黃斑區“積膿”較前有所增加,可見液平形成;4B.左眼,黃斑區卵黃樣病灶無明顯改變 ? ?圖 5 雙眼彩色眼底像。5A.右眼,黃斑區全為“積膿”;5B.左眼,黃斑區病灶面積稍擴大 ? ?圖 6 雙眼OCT像。6A.右眼,層間積滿中、強反射物;6B.左眼,層間腔隙稍增寬,見少許中強反射物積存
圖4
雙眼彩色眼底像。4A.右 眼,黃斑區“積膿”較前有所增加,可見液平形成;4B.左眼,黃斑區卵黃樣病灶無明顯改變 ? ?圖 5 雙眼彩色眼底像。5A.右眼,黃斑區全為“積膿”;5B.左眼,黃斑區病灶面積稍擴大 ? ?圖 6 雙眼OCT像。6A.右眼,層間積滿中、強反射物;6B.左眼,層間腔隙稍增寬,見少許中強反射物積存
討論 VMD又稱Best病,于1974年首次由Gass[1]報道,它是一種11q13基因病變的常染色體顯性遺傳性黃斑營養不良性疾病,其致病基因為VMD2,患者多有家族史,也可見于散發病例。雙眼發病常對稱,少數患者也可雙眼先后發病[2]。由于發病時間及經過不同,3~15歲人群較多見。按發病年齡可分為幼年型、青年型及成人型。本例患者屬青年型,否認家族史,故考慮可能系散發病例。 由于VMD發病年齡較早,且早期視力較好,早期診斷困難。在疾病發展過程中,黃斑區病灶形態變異較大,視力受損程度不同,臨床上又稱為多形性黃斑變性。臨床診斷主要依據特征性的眼底改變,FFA、OCT等檢查。VMD按疾病進展程度分為卵黃樣病變前期、卵黃樣病變期、假性積膿期、卵黃破碎期、萎縮期5個階段[3, 4]。
通過對本例患者20個月的密切隨訪觀察,發現隨病程延長雙眼黃斑區病灶范圍不同程度的進行性擴大。但左眼仍較長時間處于卵黃樣病變期,發展緩慢;右眼已為典型的假性“積膿”期,且病灶內的假性“積膿”在近2年時間呈明顯增長趨勢,直至囊腔內蓄滿“膿液”。患者視力除左眼在隨訪早期因CME視力短暫下降外,均可維持在較好視力范圍。此現象符合VMD患者的視功能通常與眼底改變程度不相稱這一觀察結果。通過對比患者數次OCT圖像發現,雖然層間的中強反射物在逐漸增多,但始終聚集于RPE層及Bruch膜之間,未明顯突破RPE層,因為沒有累及到黃斑區視網膜神經感覺層,所以仍能維持較好的視功能,同時也支持Best病患者黃斑區病灶物積聚于RPE層或其下的結論[5]。但即使病灶長期存在在RPE層下,視力仍存在下降的風險。Giuseppe等[6] 采用OCT對此類疾病患者各階段神經上皮層厚度進行測量,并將測量數據與患者視功能進行相關統計分析,發現隨病變進展黃斑區神經上皮層厚度明顯變薄,視力隨之降低,至病變晚期,RPE層和神經上皮層萎縮,視功能嚴重受損。本例患者左眼2次出現較明顯的CME,視力下降,均按照常規處理CME方式及時治療,黃斑水腫迅速減輕甚至消退,視力提高。因此,黃斑水腫是導致患者視力下降的主要因素之一;當出現脈絡膜新生血管(CNV)時,患者視力可急劇下降,故CNV也是影響VMD患者視力的重要因素。
VMD目前尚無特殊治療,在水腫、滲出階段可給予糖皮質激素或血管擴張劑減少炎性反應,也可考慮使用醋甲唑胺或吲哚美辛等口服,抑制黃斑水腫的發生和發展[7],當視網膜下出現CNV時,也可考慮行光動力療法、激光光凝治療或玻璃體腔注射抗血管內皮生長因子藥物治療[8]。
患者男,23歲。因左眼視力下降伴視物變形3個月余于2011年12月27日首次來我院就診。就診前3個月時無明顯誘因出現左眼視力進行性下降伴視物變形,否認眼脹、眼痛、眼紅等不適。既往史、家族史無特殊。眼科檢查:右眼視力0.3,矯正視力1.2;左眼視力0.02,矯正視力0.04。右眼眼壓16.2 mmHg(1 mmHg=0.133 kPa),左眼眼壓15.9 mmHg。雙眼眼前節檢查正常。眼底檢查可見雙眼黃斑區卵圓形淡黃色輕微隆起病灶,邊界清晰,右眼病灶直徑約1.50個視盤直徑(DD),左眼病灶直徑約0.75 DD;黃斑區中心凹反光消失;右眼病灶下可見黃白色假性“積膿”,約占病灶1/5,左眼黃斑區水腫(圖 1)。熒光素眼底血管造影(FFA)檢查,右眼黃斑區卵圓形淡黃色病灶中央在造影全程均表現為遮蔽熒光,晚期病灶周邊透見熒光,形成一類環形弱熒光表現;左眼晚期黃斑區呈花瓣樣囊樣強熒光改變(圖 2)。光相干斷層掃描(OCT)檢查,雙眼視網膜色素上皮(RPE)層及Bruch膜間可見中、強反射物堆積;左眼黃斑區神經上皮層間顯示大小不等囊腔(圖 3)。視網膜電圖檢查結果正常;眼電圖檢查Arden比值降低,右眼0.933 5,左眼0.753 8。 診斷:雙眼卵黃樣黃斑營養不良 (VMD);左眼黃斑囊樣水腫(CME)。給予碳酸桿酶抑制劑醋甲唑胺、前列腺素抑制劑吲哚美辛口服,連續2周。2012年1月11日復查,右眼矯正視力1.2,左眼矯正視力0.9。眼底彩色照相見雙眼黃斑區病灶無明顯變化。OCT檢查,右眼改變同初診,左眼神經上皮層內囊腔大部分消退,囑觀察。3月27日患者因左眼視力輕度下降來院復查。右眼矯正視力1.2,左眼矯正視力0.7。眼底彩色照相可見右眼黃斑區“積膿”高度較前輕度增加,左眼病灶無明顯變化(圖 4)。OCT檢查,右眼RPE層及Bruch膜間中、強反射物有所增加,左眼黃斑區神經上皮層內囊腔較上次增多,再次給予首次就診時相同的方法治療。2個月后復查,左眼黃斑水腫消退,矯正視力1.0。此后患者每2個月來院復查1次,雙眼矯正視力維持在1.0以上。眼底檢查見右眼黃斑區“積膿”逐漸進展,左眼黃斑區病灶無明顯改變。直至2013年6月17日復查,眼底檢查見右眼黃斑區“積膿”明顯增多。8月19日再次復查,右眼矯正視力1.2,左眼矯正視力1.0。眼底檢查見右眼黃斑區全為“積膿”,左眼黃斑卵圓形病灶范圍較首次就診時輕度擴大(圖 5)。OCT檢查,右眼RPE層與Bruch膜間堆滿中、強反射物,左眼層間腔隙稍增寬,見少許中強反射物積存(圖 6)。
 圖1
雙眼彩色眼底像。1A.右眼,1B.左眼。黃斑區卵圓形淡黃色輕微隆起病灶,邊界清晰 ? ?圖 2 雙眼FFA像。2A.右眼,黃斑區卵圓形淡黃色病灶中央呈遮蔽熒光,病灶周邊可見透見熒光,形成一類環形弱熒光;2B.左眼,囊狀花瓣樣強熒光 ? ?圖 3 雙眼OCT像。3A.右眼,3B.左眼。雙眼黃斑區RPE隆起,其下中強反射物質堆積。左眼黃斑區神經上皮層顯示大小不等囊腔
圖1
雙眼彩色眼底像。1A.右眼,1B.左眼。黃斑區卵圓形淡黃色輕微隆起病灶,邊界清晰 ? ?圖 2 雙眼FFA像。2A.右眼,黃斑區卵圓形淡黃色病灶中央呈遮蔽熒光,病灶周邊可見透見熒光,形成一類環形弱熒光;2B.左眼,囊狀花瓣樣強熒光 ? ?圖 3 雙眼OCT像。3A.右眼,3B.左眼。雙眼黃斑區RPE隆起,其下中強反射物質堆積。左眼黃斑區神經上皮層顯示大小不等囊腔
 圖4
雙眼彩色眼底像。4A.右 眼,黃斑區“積膿”較前有所增加,可見液平形成;4B.左眼,黃斑區卵黃樣病灶無明顯改變 ? ?圖 5 雙眼彩色眼底像。5A.右眼,黃斑區全為“積膿”;5B.左眼,黃斑區病灶面積稍擴大 ? ?圖 6 雙眼OCT像。6A.右眼,層間積滿中、強反射物;6B.左眼,層間腔隙稍增寬,見少許中強反射物積存
圖4
雙眼彩色眼底像。4A.右 眼,黃斑區“積膿”較前有所增加,可見液平形成;4B.左眼,黃斑區卵黃樣病灶無明顯改變 ? ?圖 5 雙眼彩色眼底像。5A.右眼,黃斑區全為“積膿”;5B.左眼,黃斑區病灶面積稍擴大 ? ?圖 6 雙眼OCT像。6A.右眼,層間積滿中、強反射物;6B.左眼,層間腔隙稍增寬,見少許中強反射物積存
討論 VMD又稱Best病,于1974年首次由Gass[1]報道,它是一種11q13基因病變的常染色體顯性遺傳性黃斑營養不良性疾病,其致病基因為VMD2,患者多有家族史,也可見于散發病例。雙眼發病常對稱,少數患者也可雙眼先后發病[2]。由于發病時間及經過不同,3~15歲人群較多見。按發病年齡可分為幼年型、青年型及成人型。本例患者屬青年型,否認家族史,故考慮可能系散發病例。 由于VMD發病年齡較早,且早期視力較好,早期診斷困難。在疾病發展過程中,黃斑區病灶形態變異較大,視力受損程度不同,臨床上又稱為多形性黃斑變性。臨床診斷主要依據特征性的眼底改變,FFA、OCT等檢查。VMD按疾病進展程度分為卵黃樣病變前期、卵黃樣病變期、假性積膿期、卵黃破碎期、萎縮期5個階段[3, 4]。
通過對本例患者20個月的密切隨訪觀察,發現隨病程延長雙眼黃斑區病灶范圍不同程度的進行性擴大。但左眼仍較長時間處于卵黃樣病變期,發展緩慢;右眼已為典型的假性“積膿”期,且病灶內的假性“積膿”在近2年時間呈明顯增長趨勢,直至囊腔內蓄滿“膿液”。患者視力除左眼在隨訪早期因CME視力短暫下降外,均可維持在較好視力范圍。此現象符合VMD患者的視功能通常與眼底改變程度不相稱這一觀察結果。通過對比患者數次OCT圖像發現,雖然層間的中強反射物在逐漸增多,但始終聚集于RPE層及Bruch膜之間,未明顯突破RPE層,因為沒有累及到黃斑區視網膜神經感覺層,所以仍能維持較好的視功能,同時也支持Best病患者黃斑區病灶物積聚于RPE層或其下的結論[5]。但即使病灶長期存在在RPE層下,視力仍存在下降的風險。Giuseppe等[6] 采用OCT對此類疾病患者各階段神經上皮層厚度進行測量,并將測量數據與患者視功能進行相關統計分析,發現隨病變進展黃斑區神經上皮層厚度明顯變薄,視力隨之降低,至病變晚期,RPE層和神經上皮層萎縮,視功能嚴重受損。本例患者左眼2次出現較明顯的CME,視力下降,均按照常規處理CME方式及時治療,黃斑水腫迅速減輕甚至消退,視力提高。因此,黃斑水腫是導致患者視力下降的主要因素之一;當出現脈絡膜新生血管(CNV)時,患者視力可急劇下降,故CNV也是影響VMD患者視力的重要因素。
VMD目前尚無特殊治療,在水腫、滲出階段可給予糖皮質激素或血管擴張劑減少炎性反應,也可考慮使用醋甲唑胺或吲哚美辛等口服,抑制黃斑水腫的發生和發展[7],當視網膜下出現CNV時,也可考慮行光動力療法、激光光凝治療或玻璃體腔注射抗血管內皮生長因子藥物治療[8]。