引用本文: 韓方媛, 蔡善君, 謝兵, 宿罡, 潘樂. 視網膜中央靜脈炎致視網膜中央動靜脈聯合阻塞一例. 中華眼底病雜志, 2018, 34(3): 283-284. doi: 10.3760/cma.j.issn.1005-1015.2018.03.018 復制
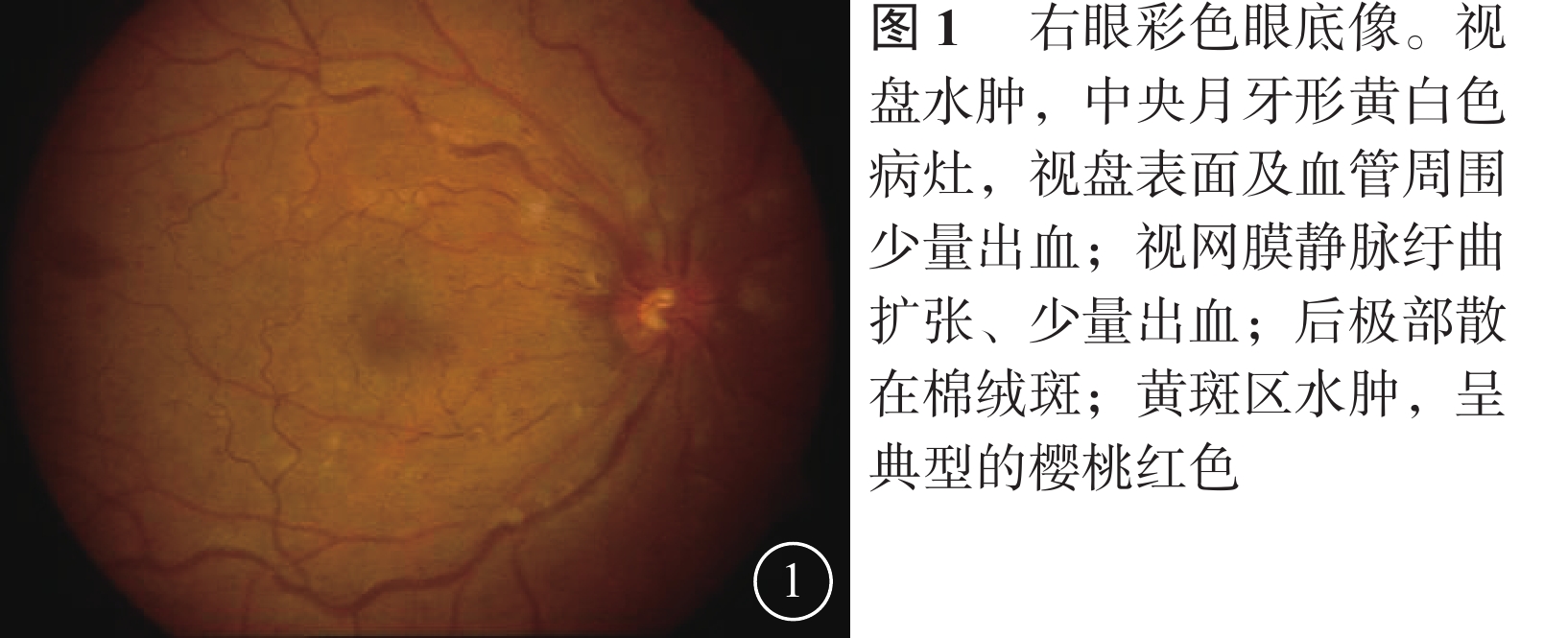
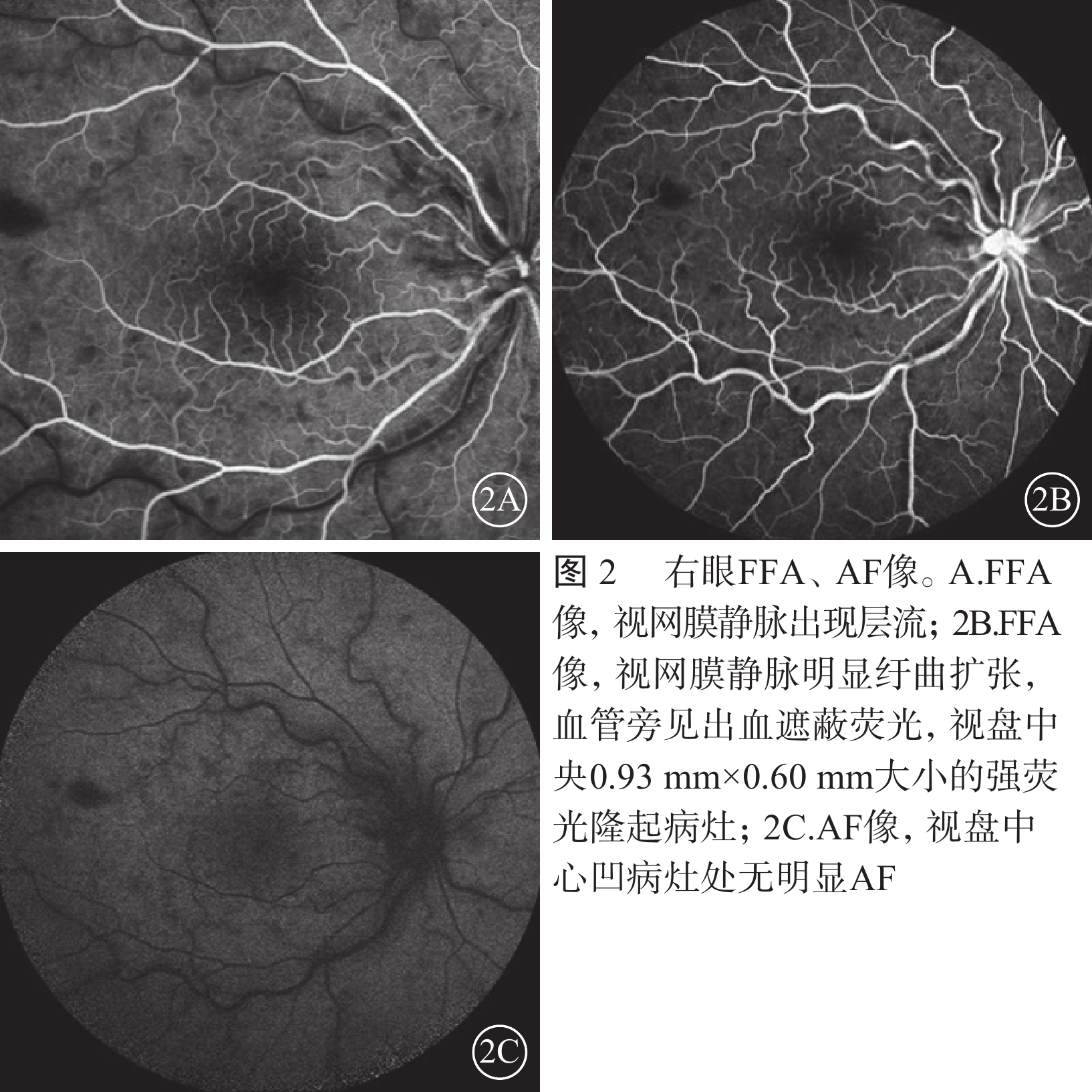
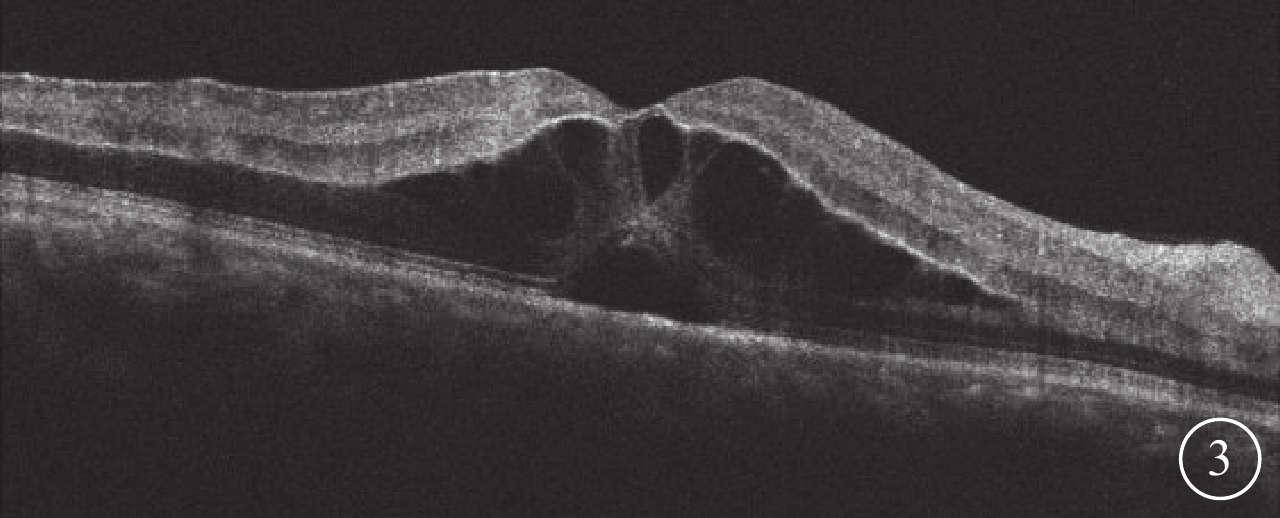
患者男,35歲。因突發右眼無痛性視力下降4 d來我院眼科就診。無眼紅、眼痛及頭痛惡心等伴隨癥狀。既往身體健康,無高血壓、糖尿病及心臟病史,無眼部外傷及手術史。全身體格檢查正常。眼科檢查:右眼視力0.02,矯正不能提高;左眼視力1.0。雙眼外眼及眼前節正常。右眼視盤水腫,中央見一月牙形黃白色病灶,邊界清楚,視盤表面及周圍見少許線狀出血,視網膜靜脈紆曲擴張,動靜脈比約1:2;后極部視網膜散在棉絨斑,黃斑水腫,呈櫻桃紅色(圖1)。左眼視盤邊界清楚,顏色淡紅,杯盤比約0.6,其余未見明顯異常。右眼眼壓17.3 mmHg(1 mmHg=0.133 kPa),左眼眼壓18.0 mmHg。熒光素眼底血管造影(FFA)檢查,右眼視網膜動脈23.23 s開始充盈,26.36 s見動脈前鋒,43.73 s出現視網膜靜脈層流(圖2A);視網膜靜脈紆曲擴張明顯,血管旁見出血遮蔽熒光;鼻上方、鼻側、顳上方、顳下方及顳側周邊視網膜片狀無灌注區;晚期視盤中央見0.93 mm×0.60 mm大小的強熒光病灶(圖2B)。眼底自身熒光(AF)檢查,右眼視盤中心凹病灶處無明顯AF(圖2C)。光相干斷層掃描(OCT)檢查,黃斑區視網膜反射增厚隆起,外顆粒層見多個囊性暗區,外界膜及光感受器層不規則(圖3)。頸部血管彩色超聲及頭顱CT檢查均未見明顯異常。診斷:(1)右眼視網膜中央動靜脈聯合阻塞;(2)右眼視網膜中央靜脈炎。
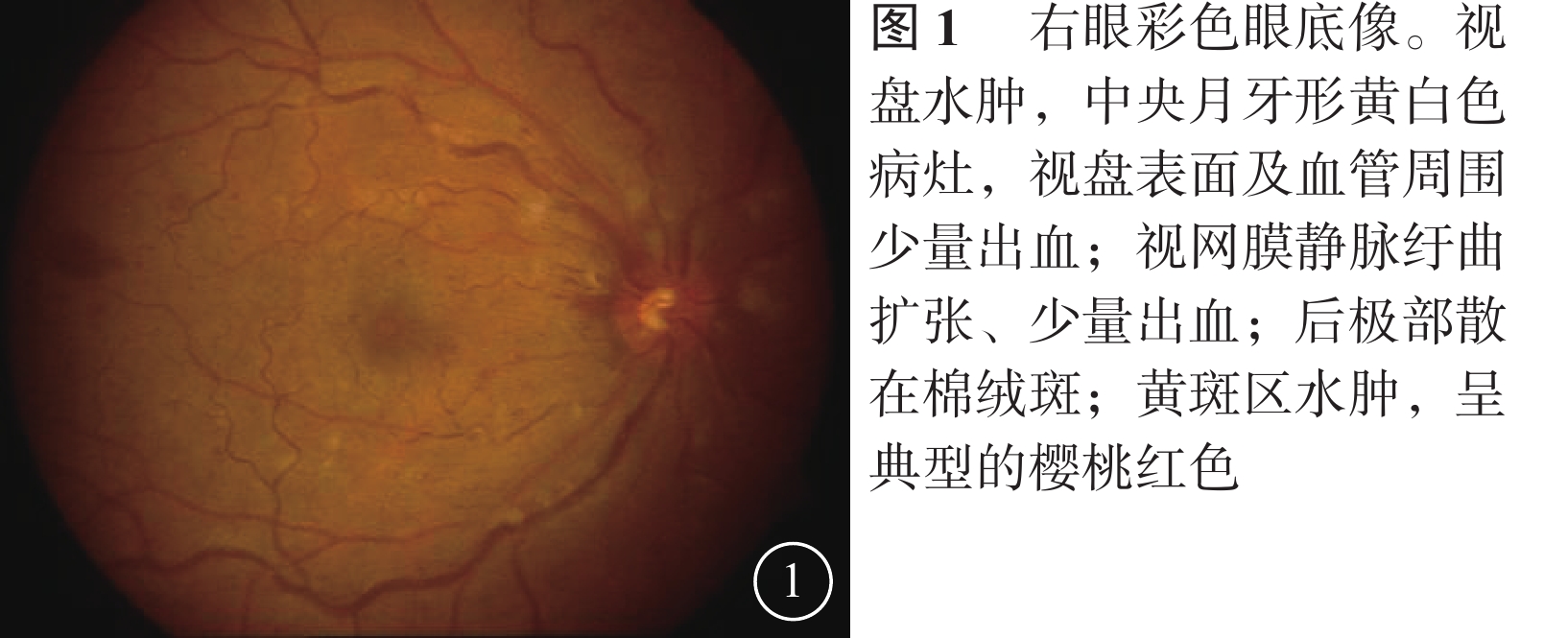
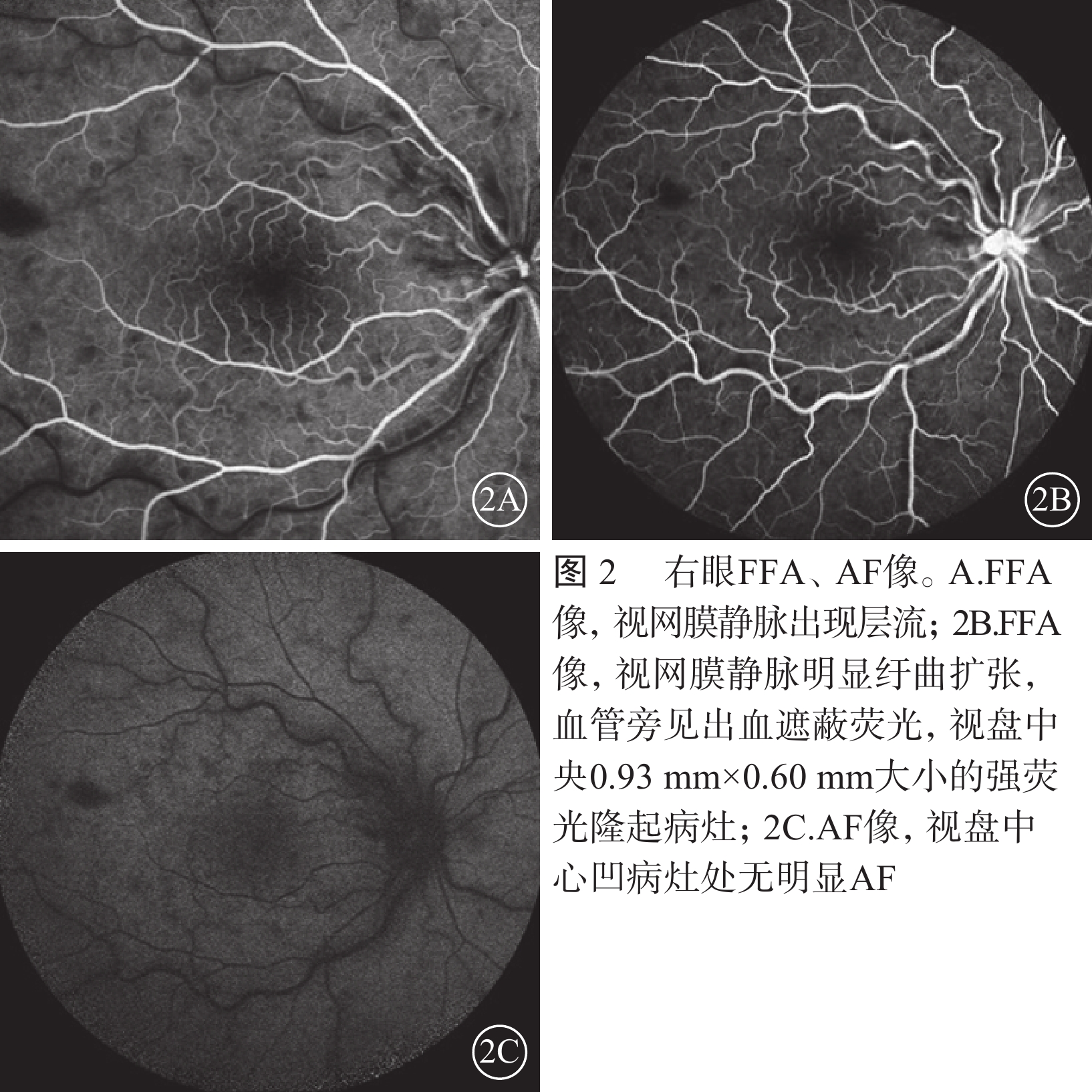
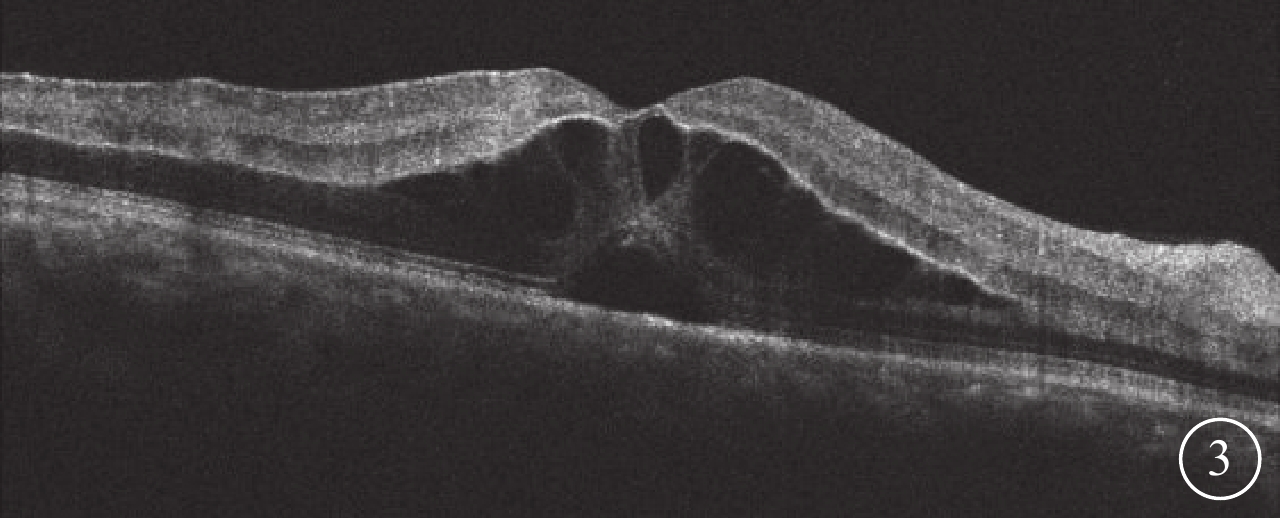 圖3
右眼OCT像。黃斑區視網膜反射增厚隆起,外顆粒層見多個囊性暗區,外界膜及光感受器各層不規則
圖3
右眼OCT像。黃斑區視網膜反射增厚隆起,外顆粒層見多個囊性暗區,外界膜及光感受器各層不規則
給予患者活血明目片口服,1.5 g/次,3次/d,無其他治療。2個月后復診,右眼視力0.5,矯正視力0.8;左眼視力1.0。右眼視盤水腫消退,視盤中央病灶消失,杯盤比約0.6,視網膜靜脈無明顯紆曲擴張,動靜脈比約2:3,黃斑水腫消退,顳側周邊視網膜見點狀出血。OCT檢查,右眼黃斑中心凹層次清晰,結構完整,黃斑囊樣水腫消失。FFA檢查,早期右眼動靜脈充盈時間均正常,晚期下方及顳上方血管管壁有熒光素著染及滲漏,有少量片狀無灌注區,視盤及黃斑未見異常熒光。對無灌注區進行視網膜激光光凝治療。
討論 臨床上視網膜動靜脈聯合阻塞較單純視網膜動脈或靜脈阻塞少見。與視網膜動靜脈聯合阻塞發病有關的因素有血液系統及全身疾病、炎癥、腫瘤疾病、青光眼、外傷、手術以及藥物等[1-11]。該病發病機制主要與以下三個方面有關[12]。(1)血管因素。首先發生視網膜中央動脈阻塞(CRAO),此時灌注下降、視網膜循環減慢,致使視網膜靜脈血栓形成,繼而發生視網膜中央靜脈阻塞(CRVO);也有可能CRAO和CRVO并無先后順序,視網膜中央動脈與靜脈互相毗鄰,有共同結締組織鞘圍繞,當視網膜中央動脈硬化增厚時,靜脈易受壓迫,導致靜脈管腔逐漸不規則狹窄,從而發生血栓和淤滯。(2)壓迫。各種原因導致的眶壓或眼壓升高,能夠直接影響視網膜中央動脈的血液灌注及中央靜脈的血液回流,從而造成視網膜中央動靜脈聯合阻塞。(3)血液因素。由于疾病或藥物等原因導致血液粘滯及高凝狀態,進而血栓形成,最終導致視網膜中央動靜脈聯合阻塞。
本例患者右眼視力突然下降,視盤水腫,視網膜靜脈紆曲擴張、少量出血,黃斑中心凹為櫻桃紅斑。FFA檢查,右眼視網膜動脈充盈遲緩,見動脈前鋒;視網膜靜脈層流延遲,明顯紆曲擴張,血管旁見出血遮蔽熒光。符合視網膜中央動靜脈聯合阻塞的診斷標準[1, 13]。但是本例患者櫻桃紅斑不典型及OCT檢查未見神經纖維層梗死表現。分析其CRAO可能為不完全阻塞,或者炎癥在短時間內減輕,再或者組織缺血、缺氧使血管擴張阻塞再通,故OCT未見內層視網膜強反射;CRAO致后極部視網膜蒼白水腫,同時CRVO致黃斑水腫、黃斑區視網膜厚度增加,故櫻桃紅斑不典型。我們推測本例患者發病過程為,眼內外抗原局限在篩板前后的視網膜中央靜脈產生炎癥,血管管壁水腫變厚,管腔變窄,血流受阻導致CRVO;血管壁通透性增加,發生滲漏。由于視網膜動靜脈具有共同鞘膜,靜脈血管增粗及滲出壓迫視網膜中央動脈,同時炎癥可能直接蔓延至動脈,導致CRAO。患者右眼視盤中央見月牙形黃白色病灶,視盤表面及血管周圍見少量出血。FFA檢查,后期視盤中央見一0.93 mm×0.60 mm大小邊界清晰的強熒光隆起病灶,該病灶FFA早期見其表面動脈血管熒光且位于視盤處各視網膜動靜脈之間。根據FFA的表現,我們推測該病灶為視網膜中央靜脈炎癥滲出,視網膜中央動靜脈共同鞘膜內壓升高,動靜脈受壓,管腔變窄,最終形成或加重了血管阻塞。同時,由于共同鞘膜內壓升高,鞘膜內巨噬細胞、脂質等物質被排擠到篩板表面。血管炎具有自限性,隨著炎癥消退,血管管壁水腫減輕、管腔增大、滲出減少并逐漸吸收鞘膜內壓力降低,阻塞緩解,缺氧狀態改善,微循環恢復,最終視功能逐漸恢復。本例患者隨訪過程中表現出的疾病自限性和良好的視力恢復也印證了這一推測。
本例患者右眼的視盤病灶應注意與視盤玻璃疣導致的視網膜中央動靜脈聯合阻塞相鑒別。視盤玻璃疣是玻璃樣物質出現在視盤部位,呈黃色或帶白色或為蠟黃色、半透明的、發亮的小體,可導致視網膜中央動靜脈聯合阻塞。視盤玻璃疣埋藏于視盤底部,可壓迫視盤,影響視網膜中央動脈血管的充盈和視網膜中央靜脈的回流,也可改變血流流速,形成血栓,導致視網膜中央動靜脈聯合阻塞。我們通過眼底AF檢查發現其視盤中央病灶無AF;復查FFA,視盤中央病灶消失,中心視力明顯提高,與視盤玻璃疣不符。其還當與視網膜星形細胞瘤導致的視網膜中央動靜脈聯合阻塞相鑒別。視網膜星形細胞瘤起源于視網膜神經纖維層,以后極部多見,常見視盤及視網膜結節狀病灶。視盤病灶呈桑椹狀或半球形隆起。但本例患者視盤病灶未見桑葚樣改變,FFA早期病灶內未見血管影像,故不考慮視網膜星形細胞瘤。
患者男,35歲。因突發右眼無痛性視力下降4 d來我院眼科就診。無眼紅、眼痛及頭痛惡心等伴隨癥狀。既往身體健康,無高血壓、糖尿病及心臟病史,無眼部外傷及手術史。全身體格檢查正常。眼科檢查:右眼視力0.02,矯正不能提高;左眼視力1.0。雙眼外眼及眼前節正常。右眼視盤水腫,中央見一月牙形黃白色病灶,邊界清楚,視盤表面及周圍見少許線狀出血,視網膜靜脈紆曲擴張,動靜脈比約1:2;后極部視網膜散在棉絨斑,黃斑水腫,呈櫻桃紅色(圖1)。左眼視盤邊界清楚,顏色淡紅,杯盤比約0.6,其余未見明顯異常。右眼眼壓17.3 mmHg(1 mmHg=0.133 kPa),左眼眼壓18.0 mmHg。熒光素眼底血管造影(FFA)檢查,右眼視網膜動脈23.23 s開始充盈,26.36 s見動脈前鋒,43.73 s出現視網膜靜脈層流(圖2A);視網膜靜脈紆曲擴張明顯,血管旁見出血遮蔽熒光;鼻上方、鼻側、顳上方、顳下方及顳側周邊視網膜片狀無灌注區;晚期視盤中央見0.93 mm×0.60 mm大小的強熒光病灶(圖2B)。眼底自身熒光(AF)檢查,右眼視盤中心凹病灶處無明顯AF(圖2C)。光相干斷層掃描(OCT)檢查,黃斑區視網膜反射增厚隆起,外顆粒層見多個囊性暗區,外界膜及光感受器層不規則(圖3)。頸部血管彩色超聲及頭顱CT檢查均未見明顯異常。診斷:(1)右眼視網膜中央動靜脈聯合阻塞;(2)右眼視網膜中央靜脈炎。


 圖3
右眼OCT像。黃斑區視網膜反射增厚隆起,外顆粒層見多個囊性暗區,外界膜及光感受器各層不規則
圖3
右眼OCT像。黃斑區視網膜反射增厚隆起,外顆粒層見多個囊性暗區,外界膜及光感受器各層不規則
給予患者活血明目片口服,1.5 g/次,3次/d,無其他治療。2個月后復診,右眼視力0.5,矯正視力0.8;左眼視力1.0。右眼視盤水腫消退,視盤中央病灶消失,杯盤比約0.6,視網膜靜脈無明顯紆曲擴張,動靜脈比約2:3,黃斑水腫消退,顳側周邊視網膜見點狀出血。OCT檢查,右眼黃斑中心凹層次清晰,結構完整,黃斑囊樣水腫消失。FFA檢查,早期右眼動靜脈充盈時間均正常,晚期下方及顳上方血管管壁有熒光素著染及滲漏,有少量片狀無灌注區,視盤及黃斑未見異常熒光。對無灌注區進行視網膜激光光凝治療。
討論 臨床上視網膜動靜脈聯合阻塞較單純視網膜動脈或靜脈阻塞少見。與視網膜動靜脈聯合阻塞發病有關的因素有血液系統及全身疾病、炎癥、腫瘤疾病、青光眼、外傷、手術以及藥物等[1-11]。該病發病機制主要與以下三個方面有關[12]。(1)血管因素。首先發生視網膜中央動脈阻塞(CRAO),此時灌注下降、視網膜循環減慢,致使視網膜靜脈血栓形成,繼而發生視網膜中央靜脈阻塞(CRVO);也有可能CRAO和CRVO并無先后順序,視網膜中央動脈與靜脈互相毗鄰,有共同結締組織鞘圍繞,當視網膜中央動脈硬化增厚時,靜脈易受壓迫,導致靜脈管腔逐漸不規則狹窄,從而發生血栓和淤滯。(2)壓迫。各種原因導致的眶壓或眼壓升高,能夠直接影響視網膜中央動脈的血液灌注及中央靜脈的血液回流,從而造成視網膜中央動靜脈聯合阻塞。(3)血液因素。由于疾病或藥物等原因導致血液粘滯及高凝狀態,進而血栓形成,最終導致視網膜中央動靜脈聯合阻塞。
本例患者右眼視力突然下降,視盤水腫,視網膜靜脈紆曲擴張、少量出血,黃斑中心凹為櫻桃紅斑。FFA檢查,右眼視網膜動脈充盈遲緩,見動脈前鋒;視網膜靜脈層流延遲,明顯紆曲擴張,血管旁見出血遮蔽熒光。符合視網膜中央動靜脈聯合阻塞的診斷標準[1, 13]。但是本例患者櫻桃紅斑不典型及OCT檢查未見神經纖維層梗死表現。分析其CRAO可能為不完全阻塞,或者炎癥在短時間內減輕,再或者組織缺血、缺氧使血管擴張阻塞再通,故OCT未見內層視網膜強反射;CRAO致后極部視網膜蒼白水腫,同時CRVO致黃斑水腫、黃斑區視網膜厚度增加,故櫻桃紅斑不典型。我們推測本例患者發病過程為,眼內外抗原局限在篩板前后的視網膜中央靜脈產生炎癥,血管管壁水腫變厚,管腔變窄,血流受阻導致CRVO;血管壁通透性增加,發生滲漏。由于視網膜動靜脈具有共同鞘膜,靜脈血管增粗及滲出壓迫視網膜中央動脈,同時炎癥可能直接蔓延至動脈,導致CRAO。患者右眼視盤中央見月牙形黃白色病灶,視盤表面及血管周圍見少量出血。FFA檢查,后期視盤中央見一0.93 mm×0.60 mm大小邊界清晰的強熒光隆起病灶,該病灶FFA早期見其表面動脈血管熒光且位于視盤處各視網膜動靜脈之間。根據FFA的表現,我們推測該病灶為視網膜中央靜脈炎癥滲出,視網膜中央動靜脈共同鞘膜內壓升高,動靜脈受壓,管腔變窄,最終形成或加重了血管阻塞。同時,由于共同鞘膜內壓升高,鞘膜內巨噬細胞、脂質等物質被排擠到篩板表面。血管炎具有自限性,隨著炎癥消退,血管管壁水腫減輕、管腔增大、滲出減少并逐漸吸收鞘膜內壓力降低,阻塞緩解,缺氧狀態改善,微循環恢復,最終視功能逐漸恢復。本例患者隨訪過程中表現出的疾病自限性和良好的視力恢復也印證了這一推測。
本例患者右眼的視盤病灶應注意與視盤玻璃疣導致的視網膜中央動靜脈聯合阻塞相鑒別。視盤玻璃疣是玻璃樣物質出現在視盤部位,呈黃色或帶白色或為蠟黃色、半透明的、發亮的小體,可導致視網膜中央動靜脈聯合阻塞。視盤玻璃疣埋藏于視盤底部,可壓迫視盤,影響視網膜中央動脈血管的充盈和視網膜中央靜脈的回流,也可改變血流流速,形成血栓,導致視網膜中央動靜脈聯合阻塞。我們通過眼底AF檢查發現其視盤中央病灶無AF;復查FFA,視盤中央病灶消失,中心視力明顯提高,與視盤玻璃疣不符。其還當與視網膜星形細胞瘤導致的視網膜中央動靜脈聯合阻塞相鑒別。視網膜星形細胞瘤起源于視網膜神經纖維層,以后極部多見,常見視盤及視網膜結節狀病灶。視盤病灶呈桑椹狀或半球形隆起。但本例患者視盤病灶未見桑葚樣改變,FFA早期病灶內未見血管影像,故不考慮視網膜星形細胞瘤。